Authors: Παντελαίου Κ. MD, Κατσανούλας Κ. MD, Τζήμα Μ. MD, MSc, Ζέμου Σ. MD, Γρουσουζάκου Ε. MD, Ζαφειριάδης Δ. MD, Κατσίκα Ε. MD, PhD.
Αναισθησιολογικό Τμήμα, Ιπποκράτειο Γενικό Νοσοκομείο Θεσσαλονίκης
Abstract
Postdural puncture headache (PDPH) may occur after inadvertent dura mater puncture inepidural anaesthesiaor after spinal puncture in spinal anesthesia, spinal diagnostic or therapeutic procedures. It is characterized by severe headache that occurs within 5 days following thepuncture, located in the frontal and/or occipital region, not necessarily worsened in the upright position. PDPH is associated with substantially increased postpartum risks of major neurologicand other maternal complications, underscoring the importance of early recognition, follow up andtreatment particularly in obstetrics. Despite the fact that epidural blood patch is recognized as thegold standard in the treatment of PDPH, it is not without risk andpotentially may fail. Nerve blocks andnewer therapieshave been reported that could be efficacious, easy to administer and with less risk. In this review wepresent updated evidence and potential alternative therapies in the treatment of PDPH.
Ορισμός και παθοφυσιολογία
Η κεφαλαλγία μετά από τρώση της σκληράς μήνιγγας αποτελεί επιπλοκή της υπαραχνοειδούς αναισθησίας και της ατυχηματικής τρώσης της σκληράς μήνιγγας κατά την επισκληρίδιο αναισθησία. Επίσης, παρατηρείται μετά από διαγνωστική ή θεραπευτική οσφυϊκή παρακέντηση και μυελογραφία. Σύμφωνα με τη Διεθνή Εταιρεία Κεφαλαλγίας (ICHD-III) ανήκει στις κεφαλαλγίες που αποδίδονται σε χαμηλή πίεση εγκεφαλονωτιαίου υγρού (ΕΝΥ)1. Προκύπτει εντός 5 ημερών μετά από την τρώση και η εντόπισή της είναι συνήθως αμφοτερόπλευρη, μετωπιαία και ινιακή. Τα συνήθη συνοδά συμπτώματα είναι αυχενική ακαμψία, ναυτία, διαταραχές ακοής και όρασης. Το παθογνωμονικό σημείο της επίτασης της κεφαλαλγίας με την έγερση, ιδίως σε καθιστή θέση (κεφαλαλγία θέσης) αν και τυπικό, δεν υπάρχει πλέον στα κριτήρια διάγνωσης. Η υποχώρηση της κεφαλαλγίας επέρχεται συνήθως αυτόματα εντός 2 εβδομάδων, μπορεί όμως να διαρκέσει και περισσότερο.
Ο πιο πιθανός μηχανισμός της κεφαλαλγίας είναι η απώλεια ΕΝΥ από το χάσμα των μηνίγγων (συχνά ονομάζεται κεφαλαλγία από τρώση των μηνίγγων)2.Μικροσκοπικά, φαίνεται ότι η κυτταροβριθής και με στενές συνδέσεις αραχνοειδής μήνιγγα καθυστερεί περισσότερο να επουλωθεί σε σχέση με την σκληρά μήνιγγα, η οποία είναι ακυτταρική και με αραιές συνδέσεις (εικ.1). Η μείωση του όγκου και της πίεσης του ΕΝΥ έχει ως αποτέλεσμα την προς τα κάτω έλξη των εγκεφαλικών δομών και την αντιδραστική εγκεφαλική αγγειοδιαστολή για την εξισορρόπηση της κατάστασης, όπως περιγράφεται στην υπόθεση Monro-Kellie, κατά την οποία το άθροισμα των όγκων εγκεφάλου, ΕΝΥ και ενδοεγκεφαλικού αίματος παραμένει σταθερό.

Εικόνα 1. Όρια σημείων τρώσης και επούλωσης σκληράς (Α) και αραχνοειδούς (Β) μήνιγγας2.
Ιστορία
Ο August Bier, στις 16 Αυγούστου του 1898,κατέγραψε την κεφαλαλγία αυτή ως επιπλοκή στον πρώτο ασθενή που υπέβαλλε με επιτυχία σε υπαραχνοειδή αναισθησία και την απέδωσε στην τρώση της σκληράς μήνιγγας. Στη συνέχεια,ο ίδιος υπεβλήθη σε υπαραχνοειδή αναισθησία από τον βοηθό του, με αποτέλεσμα να υποστεί κεφαλαλγία που διήρκησε 9 ημέρες και υποχώρησε αυτόματα2. Έκτοτε, ξεκίνησαν διαδικασίες εύρεσης θεραπείας και πρόληψης, έχοντας ως στόχο την ελαχιστοποίηση του μεγέθους της τρώσης και τη μείωση της απώλειας ΕΝΥ. Η ιδέα της χρήσης αυτόλογου αίματος για το σφράγισμα της οπής, το επισκληρίδιο εμβάλωμα αίματος (epidural blood patch, EBP), προήρθε το 1960 από τον James Gormley, έναν γενικό χειρουργό3,4. Στη συνέχεια, η τεχνική υιοθετήθηκε και εφαρμόστηκε από τους αναισθησιολόγους Anthony DiGiovanni και Burdett Dunbar5. Αποτελεί τον θεμέλιο λίθο για την αντιμετώπιση της κεφαλαλγίας μετά από τρώση σκληράς μήνιγγας με αμφίβολη ωστόσο αποτελεσματικότητα, οδηγώντας σε αναζήτηση εφαρμογής εναλλακτικών τεχνικών.
Συχνότητα κεφαλαλγίας και παράγοντες κινδύνου
Ατυχηματική τρώση σκληράς μήνιγγας κατά την επισκληρίδιο αναισθησία συμβαίνει σε ποσοστό 1%. Κεφαλαλγία παρατηρείται σε ποσοστό >50% όταν αφορά σε γενικό πληθυσμό και >75% σε μαιευτικό. Σε ποσοστό 30-50% παρατηρείται μετά από διαγνωστική ή θεραπευτική οσφυϊκή παρακέντηση και μυελογραφία. Η επίπτωση μετά από υπαραχνοειδή αναισθησία είναι 0-5%, εξαρτώμενη από το είδος της βελόνης, καθώς επίπτωση <3% παρατηρείται με βελόνες ατραυματικές και μικρού εύρους6.
Οι παράγοντες κινδύνου σχετίζονται με την τεχνική και τον ασθενή. Όσον αφορά στην τεχνική, κυρίως το τραυματικό άκρο αλλά και το μεγάλο μέγεθος της βελόνης (<25G) αποτελούν τις σημαντικότερες αιτίες εμφάνισης κεφαλαλγίας7,8. Οι ατραυματικές (pencil-point) βελόνες υπερτερούν των τραυματικών μειώνοντας την εμφάνιση της κεφαλαλγίας, τη βαρύτητά της και την ανάγκη εφαρμογής επισκληρίδιου εμβαλώματος αίματος (εικ.2)9. Άλλοι ενοχοποιητικοί παράγοντες είναι οι πολλαπλές παρακεντήσεις και ο κάθετος προσανατολισμός του άκρου της βελόνης σε σχέση με τον επιμήκη άξονα της σπονδυλικής στήλης6,10. Οι σημαντικότεροι παράγοντες κινδύνου που αφορούν στον ασθενή είναι η ηλικία 20-40 ετών και το γυναικείο φύλο, λόγοι που καθιστούν τις επίτοκες ομάδα υψηλού κινδύνου6. Επίσης ενοχοποιούνται το ιστορικό κεφαλαλγίας μετά από τρώση σκληράς μήνιγγας, η υφιστάμενη κεφαλαλγία και ιστορικό κεφαλαλγιών.

Εικόνα 2. Σύγκριση της οπής που δημιουργείται από ατραυματική βελόνα (επάνω) και τραυματική βελόνα (κάτω)9.
Βαρύτητα κεφαλαλγίας και σχετιζόμενες επιπλοκές
Η κεφαλαλγία μετά από τρώση ταξινομείται κατά Lybecker σε ήπια, μέτρια και σοβαρή ανάλογα με τα συμπτώματα, τον περιορισμό που προκαλεί στη φυσική δραστηριότητα και την ανταπόκριση στη θεραπεία (πιν.1)11. Η κεφαλαλγία μετά από τρώση σχετίζεται με σοβαρές νευρολογικές επιπλοκές όπως υποσκληρίδιο αιμάτωμα, μηνιγγίτιδα ή θρόμβωση εγκεφαλικών φλεβών12-14. Αυξάνεται η πιθανότητα κατάθλιψης, αγχώδους μετατραυματικής διαταραχής, χρόνιου πόνου στη ράχη και χρόνιου πονοκέφαλου. Οι ασθενείς στερούνται αυτοεξυπηρέτησης και οι νέες μητέρες δυσκολεύονται να θηλάσουν και να φροντίσουν το νεογνό15. Αποτελεί το 1% των αιτιών επανεισαγωγής μετά τον τοκετό, ενώ επιπρόσθετα ευθύνεται για παράταση και αύξηση του κόστους νοσηλείας. Σημαντικό ποσοστό υποθέσεων αστικής ευθύνης σχετίζονται με αυτή2.
Πίνακας 1. Ταξινόμηση κεφαλαλγίας από τρώση σκληράς μήνιγγας κατά Lybecker11.
| ΚΑΤΗΓΟΡΙΑ | ΣΗΜΕΙΑ ΚΑΙ ΣΥΜΠΤΩΜΑΤΑ |
| Ήπια |
|
| Μέτρια |
|
| Σοβαρή |
|
Πρόληψη και αντιμετώπιση ατυχηματικής τρώσης σκληράς μήνιγγας
Οι πρόσφατες συστάσεις από την ΟΑΑ (Οbstetric Anaesthetists Association, U.K.), τη NYSORA (NewYork Society of Regional Anaesthesia), το NHSTRUST (National Health System Foundation Trust, U.K.) και την WFSA (World Federation of Societies of Anaesthesiology) τονίζουν την ανάγκη για πρόληψη, έγκαιρη διάγνωση και θεραπεία, καθώς και για ενημέρωση και παρακολούθηση των ασθενών μετά από τρώση της σκληράς μήνιγγας2,15-19. Στη βρετανική μελέτη καταγραφής συμβαμάτων MBRRACE-UK για το 2009-12 καταγράφηκαν δύο θάνατοι επιτόκων γυναικών μετά από ατυχηματική τρώση σκληράς μήνιγγας (η μία από θρόμβωση εγκεφαλικών φλεβών και η άλλη από υποσκληρίδιο αιμάτωμα), στις οποίες η κεφαλαλγία τους δεν είχε παρακολουθηθεί προσεκτικά. Στην μια ασθενή είχε γίνει EBP ενώ στην άλλη δεν είχε γίνει.
Κατάκλιση και αθρόα ενυδάτωση δεν συνιστάται για την πρόληψη της κεφαλαλγίας, είτε ως ρουτίνα μετά από υπαραχνοειδή αναισθησία είτε μετά από ατυχηματική τρώση σε επισκληρίδιο αναισθησία20. Σε υπαραχνοειδή αναισθησία, προτιμώνται οι 25G-27G pencil-point ατραυματικές βελόνες (Sprotte or Whitacre) ή οι 25G-27G τραυματικές Quincke μόνο αν δεν υπάρχει ατραυματική. Το άκρο της τραυματικής βελόνας πρέπει πάντα να φέρεται παράλληλα με τον επιμήκη άξονα της σπονδυλικής στήλης. Στην επισκληρίδιο, η μείωση μεγέθους βελόνας από 16G σε 18G μειώνει τη συχνότητα εμφάνισης από 88% σε 64%. Η χρήση αέρα ή φυσιολογικού ορού δεν επηρεάζει την πρόληψή της.
Ενιαίες οδηγίες δεν υπάρχουν, ωστόσο συστήνεται να γίνεται18,19:
- Αναγνώριση της τρώσης
- Tοπoθέτηση του επισκληρίδιου καθετήρα υπαραχνοειδώς δια μέσου του σημείου της τρώσης ή εκ νέου τοποθέτηση επισκληρίδιου καθετήρα σε ανώτερο διάστημα
- Ενημέρωση του/της ασθενούς
- Παρακολούθηση του/της ασθενούς
- Αντιμετώπιση της PDPH αν εμφανιστεί
Στην περίπτωση που επιλεγεί η υπαραχνοειδής τοπoθέτηση επισκληρίδιου καθετήρα, αυτός παραμένει 24-48 ώρες. Η δημιουργία κοκκιώματος στο σημείο της οπής έχει ως αποτέλεσμα τη μείωση της συχνότητας εμφάνισης της κεφαλαλγίας, της βαρύτητά της και της ανάγκης για ΕBP21,22. Ο καθετήρας πρέπει να προωθείται και να καθηλώνεται υπαραχνοειδώς σε βάθος μικρότερο των 3cm. Μειονεκτήματα της υπαραχνοειδούς παραμονής επισκληρίδιου καθετήρα αποτελούν19:
- Λανθασμένη/ατυχηματική χρήση του ως να ήταν επισκληρίδιος καθετήρας
- Αυξημένη πιθανότητα μηνιγγίτιδας
- Αποσύνδεση του καθετήρα και απώλεια ΕΝΥ
- Αυξημένος κίνδυνος μετανάστευσης του καθετήρα ιδιαίτερα στο τελικό στάδιο του τοκετού
Στην περίπτωση που δεν επιλεγεί να τοποθετηθεί ο επισκληρίδιος καθετήρας υπαραχνοειδώς, συστήνεται η υπαραχνοειδής έγχυση 10 ml φυσιολογικού ορού. Επίσης, προτείνεται η εισαγωγή του στυλεού της βελόνης Tuohy πριν την αφαίρεσή της από το σημείο της επισκληριδίου προσπέλασης για μείωση της πιθανότητας εμφάνισης κεφαλαλγίας. Σε επανάληψη της επισκληρίδιου τεχνικής, αυτή πρέπει να γίνει σε ανώτερο διάστημα από εκείνο της τρώσης. Συστήνεται η μείωση της χορηγούμενης δόσης και απαγορεύεται η σύνδεση αντλίας μετεγχειρητικής αναλγησίας στον επισκληρίδιο καθετήρα. Επίσης, στην περίπτωση της επαναληπτικής τοποθέτησης, η προληπτική χορήγηση επισκληριδίως φυσιολογικού ορού (50mlbolus ή 600-1000ml σε 24h) ή μορφίνης (3mg/10mlq12h) συμβάλλει στη πρόληψη εμφάνισης της κεφαλαλγίας2.
Διάγνωση PDPH και ενημέρωση ασθενούς
Σε οποιαδήποτε κεφαλαλγία που εμφανίζεται εντός 5 ημερών μετά από περιοχική αναισθησία, απαιτείται η άμεση λήψη ιστορικού και η κλινική εξέταση του ασθενούς. Το 1/3 των περιπτώσεων αφορούν σε μη αντιληπτή τρώση.
Η απεικόνιση σπάνια είναι απαραίτητη. Κρίνεται απαραίτητη μόνο αν εμφανιστούν ύποπτα συμπτώματα, δηλαδή αλλαγή των χαρακτηριστικών της κεφαλαλγίας, ανάπτυξη νευρολογικών σημείων και μείωση επιπέδου συνείδησης. Στη διαφορική διάγνωση θα πρέπει να αποκλειστούν σοβαρές αιτίες όπως υποσκληρίδιο αιμάτωμα, ενδοκρανιακή φλεβική θρόμβωση, μηνιγγίτιδα, υπαραχνοειδής αιμορραγία, προεκλαμψία, εκλαμψία αλλά και καλοήθεις αιτίες όπως μη ειδική κεφαλαλγία, έξαρση χρόνιας κεφαλαλγίας, υπερτασική κεφαλαλγία, πνευμοεγκέφαλος, παραρρινοκολπίτιδα ή αυτόματη ενδοκρανιακή υπόταση.
Στα απεικονιστικά ευρήματα σε MRI Εγκεφάλου (T1-Weighted) περιλαμβάνονται τα έμμεσα στοιχεία της διάχυτης παχυμηνιγγικής ενίσχυσης, τα σημεία κατάδυσης του εγκεφάλου, το σακούλιασμα του στελέχους, η εξάλειψη των υπαραχνοειδών δεξαμενών, η κάθοδος των παρεγκεφαλιδικών αμυγδαλών, η μεγέθυνση της υπόφυσης και η μείωση μεγέθους των κοιλιών. Άμεσα στοιχεία, δηλαδή ο καθορισμός σημείου διαρροής ΕΝΥ, απεικονίζονται σε MRI ΣΣ (gadolinium Τ2) ή CT μυελογραφία23.
Κάθε ασθενής πρέπει να ενημερώνεται για το αίτιο της κεφαλαλγίας, για την αναμενόμενη φυσική πορεία καθώς και για τις θεραπευτικές επιλογές που υπάρχουν ανάλογα με τη βαρύτητα της κεφαλαλγίας2. Η εκτέλεση ΕΒΡ είναι περισσότερο μια θεραπευτική παρέμβαση παρά μια αναισθητική διαδικασία για τη διεκπεραίωση κάποιας θεραπείας γι’ αυτό και εάν αποφασιστεί απαιτείται νέα ενημερωμένη συγκατάθεση του ασθενούς. H αρχική συγκατάθεση για την περιοχική δεν περιλαμβάνει και συγκατάθεση για EBP.
Αντιμετώπιση κεφαλαλγίας
Οι βασικοί στόχοι της θεραπείας, με βάση τη παθοφυσιολογία της τρώσης, είναι το σφράγισμα της οπής (εισαγωγή επισκληρίδιου καθετήρα υπαραχνοειδώς αμέσως μετά την τρώση ή εφαρμογή επισκληρίδιου εμβαλώματος αίματος), η αναπλήρωση της απώλειας ΕΝΥ (φάρμακα, επεμβατικές τεχνικές) και η ελαχιστοποίηση της εγκεφαλικής αγγειοδιαστολής (φάρμακα, νευρικοί αποκλεισμοί).
Συντηρητική θεραπεία
Αρχίζει άμεσα ανάλογα με τη βαρύτητα της κεφαλαλγίας. Ο κλινοστατισμός μπορεί να προσφέρει παροδική ανακούφιση και αν υπερβεί τις 24ώρες σε διάρκεια, τότε συνιστάται θρομβοπροφύλαξη16. Η χορήγηση υγρών γίνεται με στόχο την ενυδάτωση και την αποφυγή αφυδάτωσης. Αντιεμετικά και μαλακτικά κοπράνων χορηγούνται όπου κρίνεται απαραίτητο.
Φαρμακευτική θεραπεία
Απλά αναλγητικά και οπιοειδή αποτελούν το θεμέλιο λίθο. Η παρακεταμόλη, τα μη στεροειδή αντιφλεγμονώδη και η τραμαδόλη ανήκουν στη θεραπεία 1ης γραμμής με προσοχή στην υπερδοσολογία. Δεν υπάρχουν στοιχεία ότι κάποιο από αυτά ή συνδυασμός τους υπερτερεί των άλλων. Από τα οπιοειδή, η μορφίνη αποτελεί τη θεραπεία 2ης γραμμής, αλλά η μακροπρόθεσμη θεραπεία >72 ώρες, δεν συνιστάται16.
Όσον αφορά στα ανάλογα μεθυλοξανθίνης (καφεΐνη), δεν υπάρχουν επαρκή στοιχεία που να υποστηρίζουν την αποτελεσματικότητα τους. Ωστόσο, πρέπει να αποφεύγεται χορήγηση για περισσότερο από 24 ώρες. Προτιμάται η χορήγησή της από το στόμα με μέγιστη δόση 900mg/24ωρο (σε θηλάζουσες μητέρες μέγιστη δόση 200mg/24ωρο) για αποφυγή εμφάνισης παρενεργειών (πιν.2). Η αμινοφυλλίνη 250 mgIV (q 24h για 2 ημέρες) επίσης μειώνει την ένταση της κεφαλαλγίας24.
Πίνακας 2. Περιεκτικότητα σε καφεΐνη συνήθων ροφημάτων.
| Ρόφημα | Καφεΐνη (mg) |
| Καφές φίλτρου (200ml) | 145 |
| Freddo Cappuccino / Espresso (200ml) | 120 |
| Ελληνικός διπλός (140ml) | 115 |
| Στιγμιαίος ζεστός (200ml) | 110 |
| Φραπέ (200ml) | 106 |
| Cappuccino (150ml) / Espresso (30ml) | 60 |
Άλλα φάρμακα που έχουν χρησιμοποιηθεί για την αντιμετώπισή της είναι η δεσμοπρεσσίνη, τα αλκαλοειδή της εργοταμίνης, η ονδασετρόνη, η μαννιτόλη, το υπερβαρικό οξυγόνο, η ACTH και ανάλογά της (cosyntropin, tetracosactrin), στεροειδή (υδροκορτιζόνη, μεθυλπρεδνιζολόνη), αντιεπιληπτικά (γκαμπαπεντίνη, πρεγκαμπαλίνη) και τριπτάνες (σουματριπτάνη), ωστόσο δεν υπάρχουν επαρκή στοιχεία που να υποστηρίζουν την αποτελεσματικότητά τους.
Επισκληρίδιο εμβάλωμα αίματος (ΕΒΡ)
Εφαρμόζεται μετά από 48 ώρες, όταν η συντηρητική και η φαρμακευτική θεραπεία αποτύχουν17. Παρατηρείται μείωση της αποτελεσματικότητας και της ανάγκης για επανάληψη όταν εφαρμόζεται σε χρόνο λιγότερο των 48 ωρών. Κατ’ εξαίρεση, εντός του πρώτου 24ώρου εφαρμόζεται μόνο σε σοβαρή μαιευτική κεφαλαλγία για έλεγχο των συμπτωμάτων, ενδέχεται όμως να χρειαστεί επανάληψη.
Η αποτελεσματικότητα του EBP εξαρτάται από πολλούς παράγοντες. Πλήρης και μόνιμη εξάλειψη της κεφαλαλγίας επέρχεται στο 30-35%, μέτρια ανακούφιση στο 50-80% και μικρή ή καθόλου ανακούφιση στο 20%, ακόμα και μετά από επανάληψη του EBP.
Οι γενικές επιπλοκές του ΕΒΡ, που πρέπει να περιλαμβάνονται και στη γραπτή συγκατάθεση, είναι ο κίνδυνος νέας ατυχηματικής τρώσης και ο κίνδυνος εμφάνισης πόνου στη ράχη· αυτός υφίεται συνήθως εντός 4 εβδομάδων. Στις νευρολογικές επιπλοκές ανήκουν η αραχνοειδίτιδα, το νωτιαίο αιμάτωμα, οι σπασμοί, η θρόμβωση φλεβώδους κόλπου, η παράλυση προσωπικών νεύρων και η μηνιγγίτιδα. Άλλες επιπλοκές είναι η βραδυκαρδία και η τοπική μόλυνση.
Για τη διενέργεια EBP προαπαιτείται:
- Γραπτή ενημερωμένη συγκατάθεση
- Τήρηση χρόνου λήψης αντιπηκτικών
- Αποκλεισμός συστηματικής λοίμωξης
- Αποκλεισμός ύποπτων συμπτωμάτων κεφαλαλγίας
Τοποθετείται ένας φλεβοκαθετήρας τουλάχιστον 18G με διακόπτη ροής τριών οδών (3way). Ο ασθενής τοποθετείται σε πλάγια ή καθιστή θέση. Ανιχνεύεται ο επισκληρίδιος χώρος στο ίδιο ή σε κατώτερο σημείο από εκείνο της τρώσης. Διαμέσου του φλεβοκαθετήρα συλλέγονται με αποστειρωμένη τεχνική από τον ίδιο ασθενή 20ml αυτόλογου φλεβικού αίματος και ενίονται άμεσα μέσω της Tuohy στον επισκληρίδιο χώρο. Η χορήγηση γίνεται αργά, σε περισσότερο από 1 λεπτό, μέχρι ο ασθενής να αναφέρει δυσφορία στη ράχη, στους γλουτούς ή στον αυχένα, οπότε και σταματάει η έγχυση. Ακολουθεί κατάκλιση συνήθως 1-2ωρών. Απαιτείται εξέταση καρδιακών παλμών, αρτηριακής πίεσης και θερμοκρασίας ανά τακτά χρονικά διαστήματα τις πρώτες 4 ώρες, και στη συνέχεια ανάλογα με την κλινική εικόνα του ασθενούς. Η καθημερινή κλινική εξέταση συνεχίζεται μέχρι το εξιτήριο. Αν πρόκειται να δοθεί εξιτήριο την ίδια μέρα, πρέπει να γίνεται επικοινωνία με τον ασθενή και την επόμενη μέρα. Παρέχονται προφορικές και γραπτές οδηγίες εξόδου για την περίπτωση που επιστρέψει η κεφαλαλγία ή εκδηλωθούν άλλα συμπτώματα, ενώ συστήνεται η αποφυγή αεροπορικού ταξιδιού και απότομων κινήσεων μετά από EBP. Αντιεμετικά και μαλακτικά κοπράνων χορηγούνται αν κρίνεται απαραίτητο. Πληροφορίες σχετικές με την PDPH και το EBP συστήνεται να δίνονται προς όλους τους επαγγελματίες υγείας.
Σε περίπτωση επανεμφάνισης ή μερικής μόνο εξάλειψης της κεφαλαλγίας το EBP μπορεί να επαναληφθεί. Άμεση νευρολογική εκτίμηση και MRI απεικόνιση απαιτείται μόνο σε επίμονο πόνο στη ράχη ή ριζοπάθεια, σε μη τυπικά ή ύποπτα συμπτώματα ή σε αποτυχία και του 2ου EBP. Η διενέργεια 3ου EBP συνιστάται να γίνεται με τη βοήθεια υπερήχου ή με ακτινοσκοπική καθοδήγηση αλλιώς μπορούν να επιλεγούν εναλλακτικές επεμβατικές τεχνικές25.
Εναλλακτικές τεχνικές
Στην περίπτωση που έχει τοποθετεί επισκληρίδιος καθετήρας και υπάρχει κεφαλαλγία μετά από τρώση, εκτός από την θεραπευτική έγχυση επισκληριδίως μορφίνης και κρυσταλλοειδών μπορεί να γίνει έγχυση κολλοειδών προσφέροντας παροδική ανακούφιση από την κεφαλαλγία. Επίσης, έχει χορηγηθεί επισκληριδίως κόλλα ινικής προσφέροντας πλήρη ανακούφιση από τον πόνο, αλλά δεν υπάρχουν αρκετά στοιχεία που να υποστηρίζουν τη χρήση της καθώς θα πρέπει να ληφθούν υπ’ όψιν οι πιθανές επιπλοκές της αναφυλαξίας και της μόλυνσης26.
Οι σημαντικότερες επεμβατικές τεχνικές που εφαρμόζονται σήμερα είναι οι αποκλεισμοί του σφηνοϋπερώιου γαγγλίου και των μειζόνων ινιακών νεύρων. Οι τεχνικές αυτές μπορούν εφαρμόζονται:
- Πριν το EBP
- Σε αντένδειξη EBP
- Σε άρνηση ασθενούς για EBP ή σε άρνηση 2ου EBP
- Σε αποτυχία EBP
Αποκλεισμός σφηνοϋπερώιου γαγγλίου
Το σφηνοϋπερώιο γάγγλιο είναι ένα παρασυμπαθητικό γάγγλιο μεγέθους περίπου 5 mm στον πτερυγοϋπερώιο βόθρο (εικ.3). Βρίσκεται σε στενή ανατομική σχέση με το τρίδυμο νεύρο. Ο παρασυμπαθητικός αποκλεισμός και η προκαλούμενη συμπαθητική διέγερση φαίνεται να ανακουφίζει από την PDPH27.

Εικόνα 3. Ανατομική θέση και σχέσεις του σφηνοϋπερώιου γαγγλίου28.
Η τεχνική γίνεται στο κρεβάτι του ασθενούς. Ο ασθενής τοποθετείται σε ύπτια θέση με τον αυχένα σε έκταση. Στη συνέχεια ένας εμποτισμένος βαμβακοφόρος στυλεός με διάλυμα λιδοκαΐνης 2-4% ή γέλη λιδοκαΐνης προωθείται οριζόντια εντός της ρινικής χοάνης μέχρι να υπάρξει αντίσταση περίπου στα 6cm, όπου έρχεται σε επαφή με το πρόσθιο τοίχωμα της μέσης ρινικής κόγχης. Εναλλακτικά μπορεί να χρησιμοποιηθεί σύριγγα προσαρμοσμένη σε κοίλο βαμβακοφόρο στυλεό (εικ.4).
Εικόνα 4. Τεχνική αποκλεισμού του σφηνοϋπερώιου γαγγλίου29.

Εικόνα 4. Τεχνική αποκλεισμού του σφηνοϋπερώιου γαγγλίου29.
Μετά από παραμονή 5 min, αφαιρείται και επαναλαμβάνεται η διαδικασία 3 φορές με συνολική διάρκεια 15 min28,29.Η ίδια διαδικασία επαναλαμβάνεται στην άλλη ρινική χοάνη. Το τοπικό αναισθητικό δεν έρχεται σε άμεση επαφή με το γάγγλιο αλλά απορροφάται από τους βλεννογόνους. Ο αποκλεισμός του σφηνοϋπερώιου γαγγλίου είναι απλός, προσφέρει γρηγορότερη ανακούφιση συγκριτικά με το EBP και άμεση κινητοποίηση30. Εφαρμόζεται πριν το EBP, σε αποτυχία συντηρητικής θεραπείας, σε μέτρια ή σοβαρή κεφαλαλγία. Μετά την εφαρμογή του, η συντηρητική θεραπεία συνεχίζεται. Σε μερική ανακούφιση, μπορεί να επαναληφθεί ενώ εάν αποτύχει, μπορεί να εφαρμοστεί EBP.
Αποκλεισμός μειζόνων ινιακών νεύρων
Τα ινιακά νεύρα προέρχονται από νευρικούς κλάδους της Α2 και Α3 νευρικής ρίζας του νωτιαίου μυελού. Το μείζον ινιακό νεύρο εξέρχεται δια της τενόντιας πρόσφυσης του τραπεζοειδούς μυός περίπου 3cm από την ινιακή ακρολοφία στο ύψος της αυχενικής γραμμής. Βρίσκεται άμεσα επί τα εντός της ινιακής αρτηρίας. Το έλασσον ινιακό νεύρο βρίσκεται 2.5 cm πλαγίως από τη θέση αυτή, πίσω και πάνω από τη μαστοειδή απόφυση (εικ.5). Οι πυρήνες των Α2-Α3 νωτιαίων ριζών συνδέονται με τον πυρήνα του τριδύμου στο στέλεχος του εγκεφάλου. Ο παρασυμπαθητικός αποκλεισμός και η προκαλούμενη συμπαθητική διέγερση φαίνεται να ανακουφίζει από την PDPH.

Εικόνα 5. Έκφυση και πορεία μειζόνων και ελασσόνων ινιακών νεύρων31.
Περιγράφονται δύο τεχνικές, η πρώτη γίνεται με τη βοήθεια μόνο των οδηγών σημείων και η δεύτερη και με τη βοήθεια υπερήχων.31-33 Τα οδηγά σημεία είναι το ινιακό όγκωμα, η ινιακή αρτηρία και η μαστοειδής απόφυση. Ο ασθενής είναι με τον αυχένα σε κάμψη σε πρηνή ή σε καθιστή θέση (εικ.6). Στα 3-3.5cm κάτω από το ινιακό όγκωμα σημειώνεται το πρώτο σημείο (Α). Τα άλλα σημεία (B) σημειώνονται 1.5-2 cm εξωτερικά, σε μια νοητή γραμμή εκατέρωθεν του Α. Αυτά αποτελούν τα σημεία εισόδου της βελόνης. Συνήθως χρησιμοποιείται 3mlδιαλύματος 1:1 λιδοκαΐνης 2% και βουπιβακαΐνης 0.5% το οποίο χορηγείται με σύριγγα και βελόνη 25G –30G.
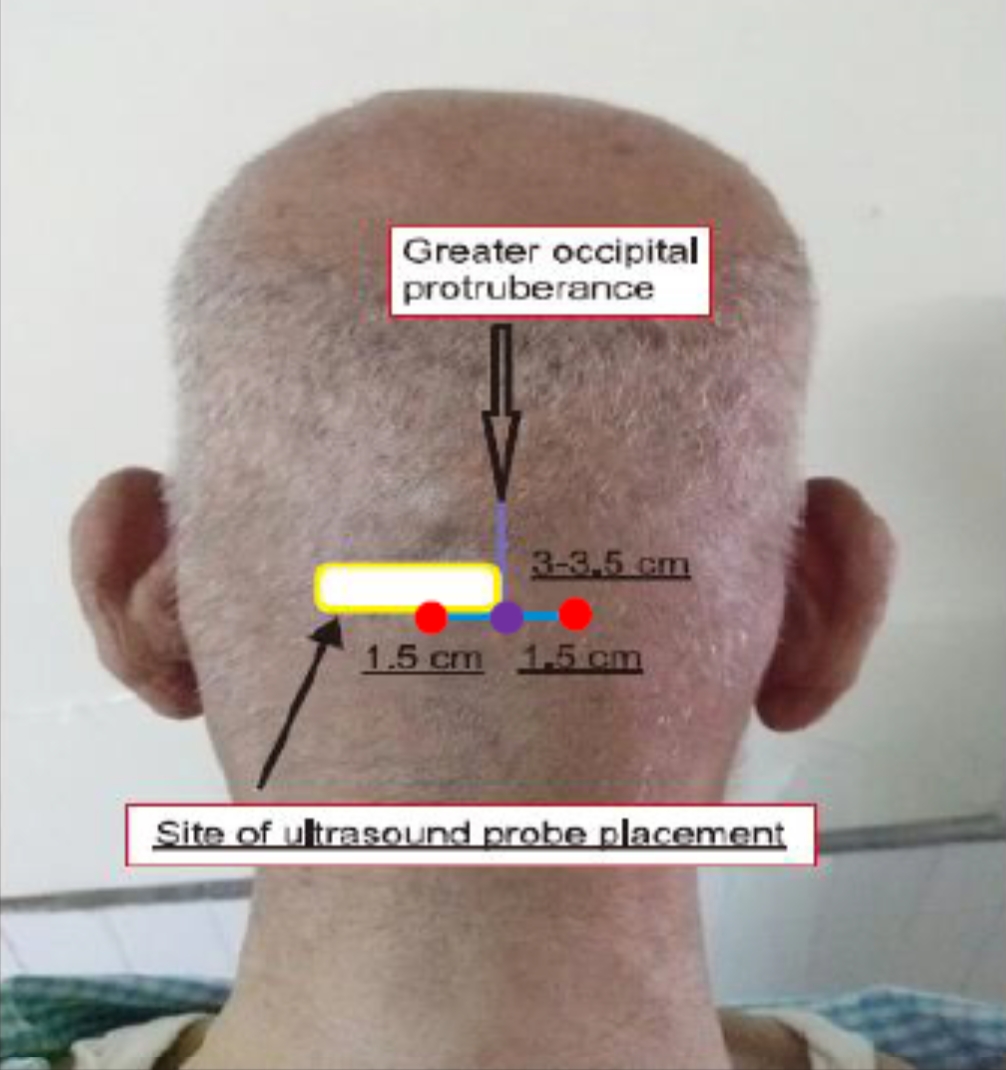
Εικόνα 6. Τεχνική αποκλεισμού ινιακών νεύρων (![]() σημείο Α,
σημείο Α, ![]() σημεία έγχυσης Β31).
σημεία έγχυσης Β31).
Η χρήση υπερήχου, αυξάνει τα ποσοστά επιτυχίας. Η ανίχνευση ξεκινά 3-4 cm κάτω από το ινιακό όγκωμα πλησιάζοντας τα οδηγά σημεία. Οι μύες που πρέπει να αναγνωριστούν είναι ο τραπεζοειδής, ο σπληνιοειδής κεφαλικός (spleniuscapitis), ο ημιακανθώδης κεφαλικός (semispinaliscapitis, SSC) και ο ελάσσων λοξός κεφαλικός (obliquuscapitisinferior, OCI). Το μείζον ινιακό νεύρο βρίσκεται ανάμεσα στον ελάσσονα λοξό κεφαλικό και τον ημιακανθώδη κεφαλικό μυ εσωτερικά της ινιακής αρτηρίας (εικ.7).
Πρόκειται για μια ασφαλή, απλή, ελάχιστα επεμβατική και αποτελεσματική τεχνική. Σε ήπια, μέτρια ή σοβαρή κεφαλαλγία μπορεί να εφαρμόζεται πριν το EBP, καθώς φαίνεται να μειώνει την ανάγκη για EBP. Σε μερική ανακούφιση, μπορεί να επαναληφθεί ενώ σε αποτυχία, εφαρμόζεται EBP.

Εικόνα 7. Αποκλεισμός ινιακών νεύρων με τη βοήθεια υπερήχων (GON, greateroccipitalnerve, μείζον ινιακό νεύρο)31.
PDPH σε ασθενή θετικό στον COVID-19
Σύμφωνα με πρόσφατες οδηγίες από την ESRA (European Society of Regional Anaesthesia) και την ASRA (AmericanSocietyofRegionalAnesthesiaandPainMedicine) σε ασθενή θετικό στον κορονοϊόSARS-CoV2, αν εμφανιστεί PDPH, θα πρέπει να αντιμετωπιστεί αρχικά συντηρητικά34. Ο διαρρινικός αποκλεισμός του σφηνοϋπερώιου γαγγλίου συστήνεται να αποφεύγεται επειδή έχει αυξημένη πιθανότητα δημιουργίας αερολύματος και διασποράς του ιού στους επαγγελματίες υγείας. Ανησυχία υπάρχει και σχετικά με το EBP, λόγω του θεωρητικού κινδύνου από τη χορήγηση αυτόλογου αίματος, μολυσμένου με τον ιό, στον επισκληρίδιο χώρο. Ιδιαίτερα σε έδαφος ενεργού λοίμωξης, προτείνεται η ματαίωση του μέχρι την ανάρρωση. Αν όμως η κεφαλαλγία είναι σοβαρή και εξουθενωτική το EBP μπορεί να εφαρμοστεί, σταθμίζοντας τις νευρολογικές επιπλοκές που μπορούν να προκύψουν από τη μη αντιμετώπιση της κεφαλαλγίας. Το ίδιο ισχύει και αν ο ασθενής είναι σε καλή γενική κατάσταση χωρίς πυρετό, πνευμονία ή θρομβοπενία35. Αναφορά στην εναλλακτική του αποκλεισμού των μειζόνων ινιακών νεύρων δεν υπάρχει από την ESRA/ASRA.
Συμπεράσματα
Η PDPH σχετίζεται με σημαντικές νευρολογικές διαταραχές γι’ αυτό απαιτείται να λαμβάνονται πάντα μέτρα πρόληψης. Σε περίπτωση τρώσης συνιστάται να γίνεται έγκαιρη διάγνωση, αντιμετώπιση και ενημέρωση ασθενούς. Η έναρξη θεραπείας πρέπει να είναι άμεση και με στενή παρακολούθηση του ασθενούς. Τις πρώτες 48 ώρες εφαρμόζεται συντηρητική και φαρμακευτική θεραπεία ενώ μετά τις 48 ώρες, και μόνο σε περίπτωση σοβαρής μαιευτικής κεφαλαλγίας που εμφανίστηκε εντός 24ώρου από την τρώση, εφαρμόζεται το EBP. Λόγω των αυξημένων επιπλοκών και της αμφίβολης αποτελεσματικότητάς του, συστήνονται νέες τεχνικές όπως ο αποκλεισμός του σφηνοϋπερώιου γαγγλίου και ο αποκλεισμός των μειζόνων ινιακών νεύρων. Εφαρμόζονται σε μέτρια ή σοβαρή κεφαλαλγία, είτε πριν το EBP, είτε σε αντένδειξη ή άρνηση του ασθενούς ή αποτυχία του EBP.
ΒΙΒΛΙΟΓΡΑΦΙΑ
- Headache Classification Committee of the International Headache Society (IHS).The International Classification of Headache Disorders, 3rd edition. Cephalalgia. 2018; 38: 1-211.
- HarringtonBE, Reina MA. Postdural puncture headache. From NYSORA, URL https://www.nysora.com/foundations-of-regional-anesthesia/complications/postdural-puncture-headache (last access 6 Sep 2020).
- Harrington BE. Postdural puncture headache and the development of the epidural blood patch. Reg Anesth Pain Med. 2004;29(2):136-63; discussion 135.
- Gormley JB. Treatment of Post Spinal Headache. Anesthesiology.1960; 21:565-566.
- DiGiovanni AJ, Dunbar BS. Epidural injections of autologous blood for postlumbar-puncture headache. Anesthesia & Analgesia.1970;49:268-271.
- Dabas R, Lim MJ, Sng BL. Postdural puncture headache in obstetric neuraxialanaesthesia: Current evidence and therapy. Trends in Anaesthesia and Critical Care. 2019; (25) 4e11.
- Arevalo-Rodriguez I, Muñoz L, Godoy-Casasbuenas N, et al. Needle gauge and tip designs for preventing post-dural puncture headache (PDPH). Cochrane Database of Systematic Reviews 2017 Apr; 2017 (4):CD010807.
- Astadhaug KB, Odeh F, Baloch FK, et al. Post-lumbar puncture headache Tidsskr Nor Legeforennr. 7, 2012; 132: 818–21.
- Xu H, Liu Y, Song W, et al. Comparison of cutting and pencil-point spinal needle in spinal anesthesia regarding postdural puncture headache: a meta-analysis, Medicine (Baltimore). 2017; 96(14): e6527.
- Kwak KH. Postdural puncture headache. Korean J Anesthesiol. 2017; 70(2): 136-1436 (14) (2017) e6527.
- Lybecker H. Postdural puncture headache (PDPH): onset, duration, severity, and associated symptoms. An analysis of 75 consecutive patients with PDPH. Acta Anaesthesiol Scand. 1995; 39(5):605-12.
- Guglielminotti J, Landau R, Li G. Major neurologic complications associated with postdural puncture headache in obstetrics: a retrospective cohort study. Anesth Analg.2019;129:1328–1336.
- Moore AR, Wieczorek PM, Carvalho JCA. Association Between Post–Dural Puncture Headache After Neuraxial Anesthesia in Childbirth and Intracranial Subdural Hematoma. JAMA Neurol 2019;77(1):65-72.
- Szeto V, Kosirog J, Eilbert W. Intracranial subdural hematoma after epidural anesthesia: a case report and review of the literature. International Journal of Emergency Medicine. 2018; 11:36.
- Orbach-Zinger S, Eidelman LA, Livne MY. Long-term psychological and physical outcomes of women after postdural puncture headache. A retrospective, cohort study. Eur J Anaesthesiol 2020; 37:1–8.
- Russell R, Laxton C, Lucas DN, et al. Treatment of obstetric post-dural puncture headache. Part 1: conservative and pharmacological management. International Journal of Obstetric Anesthesia. 2019; 38:93–103.
- Russell R, Laxton C, Lucas DN, et al. Treatment of obstetric post-dural puncture headache. Part 2: epidural blood patch. International Journal of Obstetric Anesthesia. 2019; 38:104–118.
- Corfe J. Trust Guideline forthe Management of Inadvertent Dural Puncture and Post Dural Puncture Headache. Date approved: 02/07/2018 Review date: 02/07/2021Available via Trust Docs Version: 4, Trust Docs ID: 1306: 1-8.
- Anwarul Huda. WFSA Complications Post–Neuraxial Anaesthesia in Obstetric Patients. Abir G &Dr James Brown J eds, in Anaesthesia Tutorial of the Week, 2019 Jan 8; URL https://www.wfsahq.org/resources/anaesthesia-tutorial-of-the-week(last access 6 Sep 2020)
- Arevalo-Rodriguez I, Ciapponi A, Roque I Figuls M, et al. Posture and fluids for preventing postdural puncture headache. Cochrane Database Syst Rev.2016;3:CD009199.
- Ahuja P, Singh R, Jain A. Effect of intrathecal catheterisation on incidence of postdural puncture headache after accidental dural puncture in non-obstetric patients. J Anaesthesiol Clin Pharmacol. 2019;35(1):49-52.
- Deng J, Wang L, Zhang Y, et al. Insertion of an intrathecal catheter in parturients reduces the risk of post-dural puncture headache: A retrospective study and meta-analysis. PLoS ONE 12(7): e0180504.
- Plewa MC, McAllister RK. Postdural Puncture Headache (PDPH) In: StatPearls [Internet]. Treasure Island (FL): Stat Pearls Publishing; 2020 Jan.2020 Jun 7.
- Wu C, Guan D, Ren M, et al. Aminophylline for treatment of postdural puncture headache: A randomized clinical trial. Neurology. 2018;90(17):e1523-e1529.
- White B,Lopez V, Chason D, et al. The lumbar epidural blood patch: A Primer.Applied Radiol.2019;48(2):25-30.
- Kracoff SL, Kotlovker V. Post Dural Puncture Headache-Review and Suggested NewTreatment. Open Journal of Anesthesiology. 2016; (6):148-163.
- Crespi J, Bratbak D, Dodick D, et al. Measurement and implications of the distance between the sphenopalatine ganglion and nasal mucosa: a neuroimaging study. J Headache Pain. 2018;19(1):14.
- Nair AS, Rayani BK. Sphenopalatine ganglion block for relieving postdural puncture headache: technique and mechanism of action of block with a narrative review of efficacy. Korean J Pain. 2017; 30: 93-7.
- Grosh Τ, Ayubcha D. Images in Anesthesiology: Modified Cotton Swab Applicator for Nasal Sphenopalatine Ganglion Nerve Block. Anesthesiology 2018; 128:140.
- Cohen S, Levin D, Mellender S,et al. Topical Sphenopalatine Ganglion Block Compared With Epidural Blood Patch for Postdural Puncture Headache Management in Postpartum Patient. A Retrospective Review. Reg Anesth Pain Med. 2018;43: 880–884.
- Nair AS, Kodisharapu PK, Poornachand A, et al. Efficacy of bilateral greater occipital nerve block in postdural puncture headache: a narrative review. KoreanJ Pain. 2018; 31: 80-6.
- Niraj G, Kelkar A, Girotra V. Greater occipital nerve block for postdural puncture headache (PDPH): A prospective audit of a modified guideline for the management of PDPH and review of the literature. Journal of Clinical Anesthesia. 2014; 26: 539–544.
- Ahmed MS, Ahmed ES, Amr Sharaf E, et al. Single or Double Bilateral Greater Occipital Nerve Blocks to manage Headache after Spinal Obstetric Anesthesia. J Anest&IntenCare Med. 2019; 8(3): 555745.
- Uppal V, Sondekoppam RV, Lobo CA, et al. Practice Recommendations on Neuraxial Anesthesia and Peripheral Blocks during the COVID-19 Pandemic.A joint statement by the American Society of Regional Anesthesia and Pain Medicine (ASRA) and European Society of Regional Anesthesia and Pain Therapy (ESRA).Available at: https://www.asra.com/page/2905/practice-recommendations-on-neuraxial-anesthesia-and-peripheral-nerve-blocks. Last update March 31, 2020. URL https://www.asra.com/page/2905/ (last access 6 Sep 2020)
- Norris MC, Kalustian A, Salavati S. Epidural Blood Patch for Postdural Puncture Headache in a Patient With Coronavirus Disease 2019: A Case Report. A&A Practice. 2020; 14:e01303.
Author Disclosures:
Authors Panteleou K., Katsanoulas K., Tzima M., Zemou S., Grousouzakou I., Zafeiriadis D. and Katsika E. have no conflicts of interest or financial ties to disclose.
Corresponding author:
Παντελέου Κυριακή









